Острая и хроническая поясничная боль
Поясничная боль знакома каждому современному человеку, который перешагнул возрастной рубеж в 25 – 28 лет. У многих первые поясничные боли в спине появляются даже раньше, в возрасте 18-20 лет. Это связно с ведением малоподвижного сидячего образа жизни.
Сильные поясничные боли могут свидетельствовать не только о патологических процессах в позвоночнике. Подобными симптомами могут проявляться различные заболевания брюшной полости и органов малого таза. Это обусловлено тем, что иннервация этих органов и систем обеспечивается за счет нервов, отходящих от пояснично-крестцового нервного сплетения. Поэтому, при воспалении кишечника, мочевого пузыря, матки, поджелудочной железы боль может иррадиировать по нервному волокну восходящим путем. Кажется, что болит поясница, но при проведении обследований оказывается, что развивается воспалительный процесс в почечной лоханке.
- Острые поясничные боли – это внезапно возникающие неприятные ощущения, которые могут сковывать движения, препятствовать наклонам, усиливаться при ходьбе и перемене места положения тела в пространстве. Как правило, такими приступать проявляются межпозвоночные грыжи дисков, воспалительные процессы, смещение тел позвонков, разрушение межпозвоночных суставов и т.д.
- Хроническая поясничная боль – это постоянно присутствующее ощущение напряжения в области позвоночника и окружающих его мягких тканей. Симптом может указывать на развитие остеохондроза, поражение подвздошно-крестцовых сочленений костей, искривление позвоночного столба и ряд других патологических процессов.
При появлении любой по интенсивности и локализации боли в области поясницы необходимо как можно быстрее обратиться к врачу для получения квалифицированной медицинской помощи. Дело в том, что самостоятельно поставить самому себе диагноз пациент не может ввиду субъективности оценки своего состояния. Только опытный врач при проведении осмотра и клинических исследований сможет исключить вероятность тех или иных патологических процессов, обнаружить настоящую причину боли и назначить эффективное и безопасное лечение.
Обращаться следует к неврологу, вертебрологу, ортопеду или мануальному терапевту. В городской поликлинике при болях в области поясницы неясной этиологии можно записаться на прием к терапевту. Если будут исключены соматические патологии, то затем следует посетить врача невролога. Этот специалист обладает достаточным уровнем компетентности для того, чтобы проводить диагностику и лечение патологий позвончого столба, спинного мозга и корешковых нервов.
Причины боли в поясничной области
Если болит поясничная область, то при проведении диагностики врач должен исключать следующие вероятные поражения тканей:
- почечную колику (может возникать при мочекаменной болезни, пиелонефрите, гломерулонефрите, движении камня по мочеточнику и т.д.);
- заболевания поджелудочной железы (панкреатит, панкреонекроз, опухолевые процесс в паренхиме данного органа);
- болезни желчного пузыря и желчевыводящих путей (желчнокаменная болезнь, калькулезный и простой холецистит, дуоденит, дискинезия желчевыводящих путей и т.д.);
- поражение тонкого и толстого кишечника;
- воспаление брыжейки и лимфатических узлов, расположенных рядом с ней;
- аппендицит (воспаление червеобразного отростка кишечника);
- патологии гинекологической сферы;
- воспаление представительной железы (простатит), аденому простаты и т.д.
Все эти заболевания могут давать выраженную поясничную боль, которую достаточно сложно классифицировать при хроническом патологическом процессе в висцеральном органе или почках.
На долю соматических заболеваний приходится примерно 30 % ото всех обращений пациентов с жалобами на неприятные ощущения в поясничной области.
В большинстве же случаев причиной поясничной боли является поражение тканей позвончого столба. На первый план всегда выходит дегенеративное дистрофическое заболевание межпозвоночных хрящевых дисков – остеохондроз. Эта патология начинает развиваться в достаточно молодом возрасте. Её могут спровоцировать следующие факторы риска:
- избыточная масса тела, поскольку каждый лишний килограмм провоцирует многократное увеличение физической нагрузки на хрящевую ткань межпозвоночных дисков;
- ведение малоподвижного образа жизни без регулярно оказываемой физической нагрузки на мышечный каркас спины в достаточном объеме;
- употребление алкогольных напитков и курение – происходит неконтролируемое сужение капиллярного кровеносного русла, что снижает интенсивность кровотока в мягких тканях;
- травмы в области спины (в результате падений, ушибов, растяжений, переломов, трещин);
- нарушение осанки и искривление позвончого столба (происходит смещение тел позвонков и перераспределение амортизационной нагрузки, в результате чего разрушается хрящевая ткань);
- неправильная постановка стопы, такая как плоскостопие или косолапость;
- неправильная организация рабочего и спального места с нарушением правил современной эргономики.
Это далеко не полный перечень возможных причин развития дегенеративного дистрофического заболевания позвончого столба. Среди них могут быть врожденные патологии, последствия перенесенных инфекций, опухоли и многое другое.
Причины поясничной боли, помимо остеохондроза, могут включать в себя осложнения данного заболевания:
- протрузия дисков – снижение их высоты, за счет чего нарушается защита корешковых нервов и окружающих позвоночный столб мягких тканей от компрессии;
- грыжа диска – выпячивание пульпозного ядра через образовавшуюся в фиброзном кольце трещину, вызывает сильнейшее раздражение окружающих тканей и воспалительную реакцию;
- стеноз или сужение спинномозгового канала, на фоне чего возникает не только боль, но и другие неврологические признаки;
- смещение тел позвонков в виде ретролистеза и антелистеза на фоне снижения высоты межпозвоночного диска;
- разрушение межпозвоночных фасеточных и дугоотросчатых суставов;
- ассимиляция тел позвонков крестцового и поясничного отделов;
- разрушение подвздошно-крестцового сочленения костей;
- синдром грушевидной мышцы;
- поражение пояснично-крестцового нервного сплетения;
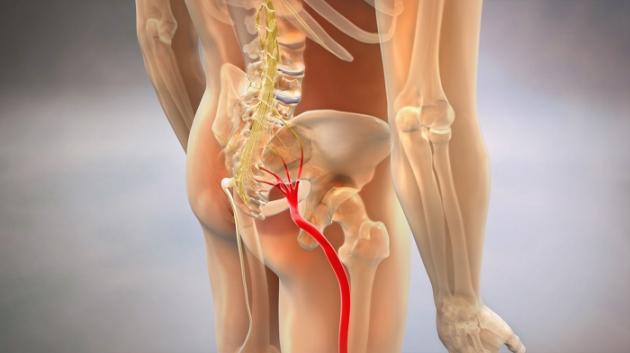
- защемление седалищного нерва и его воспаление и т.д.
Все эти заболевания провоцируют появление поясничной боли. Поэтому при её появлении очень важно проводить обследование позвоночного столба с применением всех современных методов диагностики.
Симптомы поясничной боли
Дополнительные симптомы поясничной боли позволяют поставить более точный диагноз и уже в ходе первичного посещения врача исключать вероятность тех или иных патологических процессов.
Например, поясничная боль отдающая в ногу в определённой части бедра или голени может говорить опытному врачу о том, что происходит компрессия седалищного, бедренного, пахового запирательного, подкожного латерального или других нервов. Подобный симптом может присутствовать при остеохондрозе пояснично-крестцового отдела позвоночника, радикулите, межпозвоночной грыже, спондилоартрозе, синдроме грушевидной мышцы и т.д.
Поясничные боли отдающие в живот – это еще один симптом поражения межпозвоночных хрящевых дисков. В зависимости от того, в какой части живота преобладает болевой синдром, врач может определить – какой межпозвоночный диск подвергается разрушению.
Если болит поясничный отдел, нужно обращать внимание на сопутствующие признаки. В зависимости от того, какая группа преобладает, можно поставить предварительный диагноз. Так, например, поясничные боли справа в сочетании с повышением температуры тела и учащением мочеиспусканий может быть клиническим признаком почечной патологии.
Между тем, поясничная боль слева в сочетании с длительно отсутствующим актом дефекации (более 72 часов) говорит о нарушении в работе толстого кишечника. Это может быть синдром раздраженного кишечника, атонический или спастический колит.
Постоянные поясничные боли требуют проведения тщательного диагностического обследования. В ряде случаев обнаруживается давление со стороны опухолевого новообразования, расположенного в брюшной полости. Не редко боли возникают при искривлении позвоночго столба в грудном отделе в боковой плоскости. Сколиоз заставляет напрягаться мышцы в области поясницы с целью компенсаторного распределения нагрузки. Поэтому при проведении диагностики необходимо учитывать все факторы возможного негативного воздействия.
Чем снять поясничную боль
Быстро снять поясничную боль можно только один способом – устранить причину её появления. В отношении позвоночного столба помогает процедура мануального вытяжения. С помощью специальных приемов врач воздействует на позвоночный столб пациента таким образом, что увеличиваются межпозвоночные промежутки, повышается эластичность мягких тканей, в том числе и связочного аппарата.
Снятие поясничной боли при синдроме грушевидной мышцы возможно при купировании мышечного спазма. Расслабление мышцы достигается за счет глубокого мануального воздействия. В запущенных случаях можно применять остеопатию и фармакопунктуру.
Прежде чем снять поясничную боль, нужно провести диагностику и выявить причину возникновения неприятных ощущений. Если это воспалительный процесс инфекционного генеза, то рекомендуется принимать антимикробные и антибактериальные препараты. Если боль связана с мочекаменной болезнью или желчной коликой, то показан прием спазмолитиков.
Самостоятельно поставить точный диагноз и оказать медицинскую помощь невозможно. Нужна помощь квалифицированного врача. Иногда промедление с обращением к врачу может пациенту стоить жизни. Например, если боль связана с развитием гнойного абсцесса в брюшной полости. При развитии перитонита шансы на спасение человека очень низкие.
Лечение поясничной боли
Начинать лечение поясничной боли можно только после постановки диагноза. Этот симптом не является самостоятельной болезнью. Он лишь указывает на неблагополучие и патологические изменения в тех или иных органах и тканях. Бесполезно лечить почки, если боль провоцируется остеохондрозом и наоборот. Поэтому очень важно проведение первичной клинической диагностики. Начинается она с посещения опытного врача. Он проведет осмотр, соберет данные анамнеза. И на основании сопоставления всех данных поставит предварительный диагноз. Затем, в зависимости от предварительного диагноза будут назначены дополнительные обследования. Это рентгенографический снимок, МРТ, КТ, УЗИ, анализы крови и мочи.
Проводить лечение поясничной боли, связанной с дегенеративными дистрофическими процессами в межпозвоночных хрящевых дисках лучше всего с помощью методов мануальной терапии. Вытяжение позвончого столба устраняет компрессию корешковых нервов и успокаивает боль. Остеопатия и массаж улучшают микроциркуляцию крови и лимфатической жидкости, повышают эластичность тканей. Лечебная гимнастика и кинезиотерапия обеспечивают необходимые условия для восстановления диффузного питании регенерации межпозвоночных дисков.
Для лечения острой поясничной боли можно обратиться в клинику мануальной терапии по месту жительства. Подыщите опытного врача вертебролога или невролога. Проводите лечение только под руководством доктора. Не занимайтесь самостоятельной диагностикой и лечением.
Имеются противопоказания, необходима консультация специалиста.
Запишитесь на бесплатную консультацию мануального терапевта или других специалистов: невролог, вертебролог, остеопат, ортопед на сайте клиники мануальной терапии доктора Трубникова. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.