Вертеброгенная радикулопатия поясничного отдела
Вертеброгенная радикулопатия – это состояние, при котором под воздействием негативных факторов корешковый нерв утрачивает свою функциональную способность. Функции могут утрачиваться полностью или частично. У отдельных пациентов это приводит к потере чувствительности, других вызывает мышечные парезы, у третьих сочетаются сенсорные и моторные нарушения. О том, что такое вертеброгенная радикулопатия, при каких заболеваниях она развивается и как правильно проводить лечение, поговорим в этом материале.
Вертеброгенная радикулопатия поясничного отдела часто ошибочно называется пациентами радикулитом. Но это совершенно разные патологические процессы. При радикулите наблюдается лишь воспаление корешкового нерва. При радикулопатии происходит атрофическое изменение нервного волокна. Они подвергаются ишемии и омертвевают. Восстановить утраченные функции в этом случае очень непросто.
Для того, чтобы понять, что это за состояние и чем оно опасно, предлагаем совершить небольшой экскурс в вопросы анатомии и физиологии. Начнем с того, что позвоночный столб человека условно подразделяется на пять отделов: шейный, грудной, поясничный, крестцовый и копчик. Каждый из них имеет ряд специфических особенностей. Напрмиер, поясничный отдел отличается самыми массивными телами позвонков. Это обусловлено тем, что сюда приходится максимальная амортизационная и механическая нагрузка.
Крестец – это отдел, которые сопряжен с поясничным. Он представляет собой единую кость. Она формируется у человека примерно к 23 годам. Сращиваются все пять крестцовых тел позвонков и разделяющие их межпозвоночные диски атрофируются. Таким образом, крестцовый отдел позвоночника утрачивает способность к распределению амортизационной нагрузки. Большая её часть приходится на условный центр тяжести человеческого тела. Это межпозвоночный диск L5-S1, который отделяет крестец от пятого поясничного позвонка.
Ниже крестца располагается копчик. В его начале от спинного мозга отходит терминальная нить – это основа нервного сплетения «конский хвост». Второе нервное сплетение располагается в области пояснично-крестцового отдела позвоночника. Они формируются (помимо терминальной нити) корешковыми нервами, которые отходят через боковые фораминальные отверстия в телах позвонков от спинного мозга.
В составе каждого корешкового нерва присутствует три типа аксонов:
- двигательные – отвечают за передачу нервного импульса к миоцитам, которые сокращаются или расслабляются, таким образом мышца позволяет совершить нужно действие;
- сенсорные (чувствительные) – по ним нервные импульсы передаются от участков тела и внутренних органов к головному мозгу, где анализируются и делаются выводы о состоянии и последствиях контактирования;
- смешанного типа.
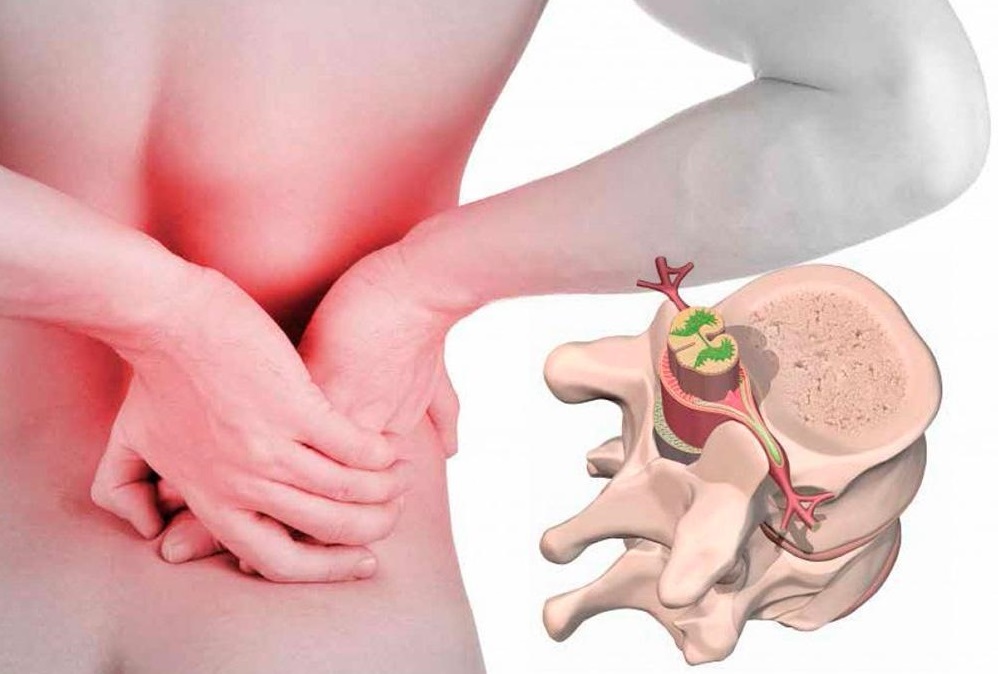
Поражение корешковых нервов влечет за собой изменение чувствительности, онемение отдельных участков тела, нарушение работы внутренних органов, парезы и параличи мышечного волокна. Начальная стадия – воспаление на фоне компрессии (сдавливания). Затем начинается нарушение трофики нервного волокна. На фоне ишемической реакции начинается некроз клеток. Атрофия корешкового нерва или его ответвлений всегда влечет за собой самые негативные последствия для состояния здоровья человека.
Поэтому важно при появлении первых же признаков вертеброгенной радикулопатии обращаться на прием к неврологу или вертебрологу. Чем раньше будет восстановлена трофика корешкового нерва, тем выше шансы на полное восстановление всех поврежденных функций.
Причины вертеброгенной пояснично-крестцовой радикулопатии
Вертеброгенная пояснично-крестцовая радикулопатия – это заболевание, которое очень редко бывает первичным. Исключение составляют лишь врожденные случаи, когда на внутриутробном периоде развития нервной трубки плода не происходит полной дифференциации клеток, из которых в будущем будут сформированы отдельные корешковые нервы. Во всех остальных случаях радикулопатия имеет вторичную этиологию – развивается исключительно на фоне других патологических процессов.
Основные причины развития вертеброгенной пояснично-крестцовой радикулопатии – это следующие заболевания и состояния:
- нарушение целостности тела позвонка и его отростков (перелом или трещина);
- нестабильное положение тела позвонка и его периодическое смещение относительно других позвонков кпереди или кзади;
- дегенеративное дистрофическое заболевание межпозвоночных дисков (остеохондроз) и его осложнения, такие как протрузия и межпозвоночная грыжа;
- стеноз спинномозгового канала;
- нарушение осанки и искривление позвоночного столба;
- перекос и скручивание костей таза;
- разрешение межпозвоночных суставов (деформирующий спондилоартроз);
- инфекционные, воспалительные и опухолевые процессы;
- рубцовая деформация связочного и сухожильного волокна, которое может оказывать негативное воздействие на корешковые нервы.
Важно понимать, что давление может оказываться за счет внешнего негативного воздействия. Например, если человек не занимается физкультурой, то у него ослаблен мышечный каркас спины и поясницы. Любое резкое движение, поворот, скручивание тела, наклон вперёд себя может стать причиной тотального защемления корешкового нерва. Для того, чтобы избежать развития всех подобных состояний, необходимо вести активный подвижный образ жизни, заниматься физкультурой и исключать из своей жизни следующие потенциальные факторы риска:
- избыточная масса тела – чем она больше, тем выше вероятность преждевременного разрушения хрящевых межпозвоночных дисков;
- сидячая работа – чем дольше человек находится в одной и той же статичной позе, тем сильнее обезвоживаются его межпозвоночные диски и они уже не могут справляться с оказываемой на них амортизационной нагрузкой;
- нарушение осанки – привычка сидеть с круглой спиной или сутулиться при ходьбе оказывает очень негативное воздействие на состояние поясничного отдела позвоночго столба;
- курение и употребление любых алкогольных напитков – это провоцирует резкое сужение мелких кровеносных сосудов, нарушается процесс микроциркуляции крови и лимфатической жидкости, ухудшается трофика хрящевых тканей, нервное волокно страдает от ишемии и гипоксии;
- неправильная постановка стопы в виде плоскостопия или косолапости при беге и ходьбе;
- нарушение правил эргономики о время организации своего спального и рабочего места.
Все эти факторы риска следует устранить до того, как начнется восстановительное лечение. Опытный врач в ходе первичного осмотра собирает данные анамнеза и выявляет потенциальную причину развития заболеваний, приводящих к вертеброгенной радикулопатии в пояснично-крестцовом отделе позвоночника. Затем он дает пациенту индивидуальные рекомендации по устранению эти факторов риска из его жизни.
Как проявляется хроническая вертеброгенная радикулопатия
Вертеброгенная радикулопатия при остеохондрозе не возникает спонтанно. Это состояние развивается на протяжении нескольких месяцев. Изначально у пациента наблюдается компрессия корешка. Это сопровождается сильнейшей болью, которая иррадиирует по ходу пораженного нервного волокна. В ряде случаев распространение боли может происходить по передней брюшной стенке, по нижней конечности, отдавать в пах и т.д.
Если на этапе компрессии не предпринять соответствующие лечебные меры, то начинается реакция воспаления. Появляются признаки радикулита – острая пульсирующая боль, напряжение мышц, местная отечность и покраснение кожных покровов. Радикулит – это состояние, при котором ухудшается трофика нервного волокна, запускается процесс атрофии. Спустя несколько недель после начала компрессионного воздействия развивается тотальная ишемическая реакция. И начинается вертеброгенная радикулопатия – корешковые нервы частично или полностью утрачивают свою иннервационную функцию.
Хроническая вертеброгенная радикулопатия проявляется следующими клиническими симптомами:
- болевой синдром, который развивается на фоне радикулита, постепенно ослабевает, пока полностью не угаснет – это плохой прогностический признак, он говорит о том, что произошел некрозах чувствительного типа нервного волокна;
- на тех участках, за иннервацию которых отвечает поражённый корешковый нерв, наблюдается онемение, снижение сухожильных рефлексов, парестезии, снижение кожной чувствительности и т.д.;
- снижается мышечная сила тех участков, за которые отвечает пострадавший корешок, вплоть до развития парезов и параличей;
- нарушается тонус сосудистого русла, поэтому развивается варикозное расширение вен нижних конечностей, облитерирующий эндартериит, атеросклероз и т.д.;
- может чередоваться спастические запор и диарея;
- нестабильная работа мочевого пузыря (от отсутствия мочеиспускания до синдрома реактивного мочевого пузыря);
- нарушение работы внутренних органов малого таза у женщин приводит к развитию миомы, эндометриоза, провоцирует опущение матки и .д..
Для диагностики радикулопатии необходимо обратиться на прием к вертебрологу или неврологу. Врач проведет осмотр, сделает ряд функциональных диагностических тестов. Это позволит ему поставить предварительный диагноз и определить локализацию пораженного нервного волокна. Затем он назначает рентгенографический снимок пояснично-крестцового отдела позвоночника, МРТ, КТ, УЗИ, УЗДГ, электронейрографию и другие виды обследований (по показаниям). После постановки точного диагноза начинается лечение.
Лечение вертеброгенной радикулопатии
Начинать лечение вертеброгенной радикулопатии можно только после того, ка установлена точная причина развития этого состояния. Затем следует устранить негативное компрессионное воздействие на корешковый нерв. Например, если вертеброгенная пояснично-крестцовая радикулопатия является следствием остеохондроза, то врач может порекомендовать сначала тракцию. Мануальное вытяжение позвоночного столба позволяет увеличить межпозвоночные промежутки до их физиологического состояния. При этом происходит расправление фиброзных колец межпозвоночных дисков. Они перестают оказывать давление на корешковые нервы и другие окружающие их ткани. Уменьшается инфильтративная отечность и воспаление.
Буквально 2 – 3 сеанса тракционного мануального вытяжения позволяют убрать болевой синдром, восстановить подвижность и гибкость тела. Но это не означает, что человек полностью поправился. На самом деле для полного выздоровления необходимо провести курс терапии, направленной на улучшение диффузного питания межпозвоночных дисков. Для этих целей может применяться остеопатия, физиотерапия, массаж, гимнастика и т.д.
Это только первый этап – лечение остеохондроза. После того, как межпозвоночные диски полностью восстановлены, необходимо провести реабилитационный курс, в ходе которого врач попытается восстановить функциональность пораженных корешковых нервов. Для достижения этих целей курс индивидуального лечения может включать в себя следующие виды процедур:
- рефлексотерапия – воздействие на биологически активные точки на теле человека запускают процессы регенерации нервного волокна за счет задействования скрытых резервов человеческого тела;
- электромиостимуляция – позволяет обучить заново миоциты активно сокращаться и расслабляться, позволяет восстановить тонус даже при парезах и параличах;
- массаж необходим для улучшения трофики миоцитов, восстановления эластичности поврежденных тканей;
- остеопатия восстанавливает нарушенный процесс микроциркуляции всех жидкостей и запускает процесс диффузного питания, за счет чего восстановление на клеточном уровне ускоряется;
- лазерное воздействие активирует репарационные процессы;
- физиопроцедуры позволяют улучшить обменные процессы и исключить риск образования грубых рубцовых деформаций.
Курс лечения и реабилитации всегда разрабатывается индивидуально для каждого пациента. Настоятельно рекомендуем вам подыскать клинику мануальной терапии по месту жительства и обратиться туда для прохождения диагностики и лечения.
Лечение позвоночника в клинике доктора Трубникова: https://freemove.ru