Защемление нерва в поясничном отделе позвоночника
Защемление поясничного нерва – это распространенное состояние у пациентов в возрасте старше 30-ти лет. Любые дегенеративные дистрофические изменения в тканях позвоночного столба могу привести к тому, что возникает избыточная компрессия. Нервное волокно подвергается давлению, на фоне которого развивается воспалительная реакция и ишемия. В тяжелых случаях вероятна атрофия нервного волокна, что чревато серьезными последствиями для здоровья человека.
Узнать больше информации про причины, симптомы и лечение защемления поясничного нерва можно в предлагаемом вашему вниманию материале. Но хотим вас предостеречь от попыток проводить самостоятельное лечение и диагностику. На самом деле отличить, например, травму позвоночного столба от компрессии нерва без проведения дополнительных обследований очень сложно. Гораздо безопаснее обратиться за профессиональной помощью к доктору, пройти все необходимые обследования и узнать точный диагноз. А уже после этого врач разработает индивидуальный курс лечения, который позволит быстро и безопасно провести полное восстановление поврежденных тканей позвоночного столба.
На прием к вертебрологу и неврологу вы можете записаться в любое удобное для визита время в ближайшей клинике мануальной терапии. В ходе первичной консультации доктор проведёт полноценное обследование, установит предварительный диагноз и даст все необходимые рекомендации по проведению обследований и лечения.
Причины защемления нерва в поясничном отделе позвоночника
Защемление нерва в поясничном отделе может произойди в результате патогенного воздействия различных факторов. Это могут быть нарушения целостности тканей, воспалительные процессы, снижение интенсивности кровоснабжения определённой области, развитие опухолей и т.д.
Все потенциальные причины защемления нерва в позвоночнике поясничного отдела рассмотрим после того, как расскажем некоторые важные сведения о строении этой части тела. Это важно для понимания происходящих патологических процессов.
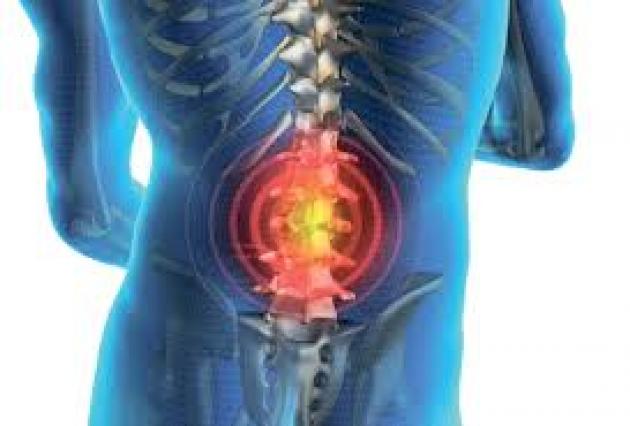
Поясничных нервов на самом деле много. Это все корешковые нервы, отходящие от поясничного сегмента спинного мозга (L1, L2, L3, L4 и L5). Это парные корешковые нервы, которые участвуют в иннервации области поясницы, разветвляются, образуют пояснично-крестцовое нервное сплетение. Они участвуют в образовании всех крупных нервов, отвечающих за иннервацию нижних конечностей и брюшной полости. Органы малого таза в большей степени иннервируются нервным сплетением под названием «конский хвост». В него ответвления поясничных нервов уже не входят.
Каждый корешковый нерв содержит в своем составе три виде волокна:
- сенсорное (чувствительные аксоны, которые передают нервный импульс от тканей тела человека в структуры головного мозга, так появляется информация о результатах взаимодействия с факторами окружающей среды);
- моторное (двигательные аксоны, передающие сигналы от структур головного мозга к миоцитам, в результате чего наблюдаются сократительные движения мышц);
- смешанные (содержат в себе и те и друге виды аксонов).
Каждый корешковый нерв берет свое начало в спинном мозге. Затем он направляется к фораминальным отверстиям в боковых проекциях тел позвонков. Через них он выходит наружу, начинает разветвляться.
От компрессии его защищает межпозвоночный диск. Он состоит из плотного фиброзного кольца и студенистого пульпозного ядра. Эта конструкция обеспечивает нахождение соседних тел на определённом расстоянии друг от друга. Если межпозвоночный диск утрачивает свою амортизационную способность, то при совершении движений тела позвонков сходятся друг с другом. При этом возникает угроза защемления и травмы корешкового нерва. В результате может развиваться защитная реакция:
- чрезмерное натяжение паравертебральных мышц, в результате чего полностью нарушается процесс диффузного питания хрящевых тканей межпозвоночных дисков и оказывается сильнейшее давление на все, окружающие позвоночный столб ткани;
- воспаление, в результате которого начинается инфильтративный отек мягких тканей;
- происходит изменение осанки (сглаживается физиологический изгиб позвоночника);
- смещаются тела позвонков и сужается спинномозговой канал.
В результате всех этих изменений происходит усиление компрессии нервного волокна, нарушается его трофика. Развивается сильнейший радикулит, который в буквальном смысле этого слова, обездвиживает человека.
А теперь перечислим потенциальные причины, приводящие к развитию данного состояния:
- травмы поясничного отдела позвоночника, провоцирующие переломы и трещины тел позвонков и их отростков;
- травмы мягких тканей, такие как растяжения и разрывы связочного и сухожильного волокна, образование гематом в тканях, разволокнение;
- подвывихи и вывихи межпозвоночных суставов;
- дегенеративный дистрофический процесс в тканях межпозвоночных дисков, в результате которых снижается их высота, происходит разрыв фиброзного кольца и появляется межпозвоночная грыжа;
- спондилоартроз межпозвонковых суставов и нестабильность положения тел позвонков;
- смещение межпозвоночных дисков, в результате чего происходит сужение спинномозгового канала;
- ревматические патологии, такие как болезнь Бехтерева, системная красная волчанка, рассеянный склероз и т.д.;
- нарушение осанки и искривление позвоночного столба;
- развитие злокачественных и доброкачественных опухолей, которые давят на корешковые поясничные нервы;
- миозит паравертебральных мышц, в том числе и оссифицирующий;
- рубцовая деформация связочного и сухожильного аппарата позвоночного столба;
- деформирующий остеоартроза подвздошно-крестцовых сочленений костей;
- остеопороз, остеомаляция и их последствия.
Все эти заболевания могут приводить к тому, что произойдет защемление поясничного корешкового нерва. Также существуют факторы риска, которые увеличивают шансы на то, что у человека начнет развиваться подобное заболевание. К числу подобных факторов риска относятся:
- ведение сидячего малоподвижного образа жизни, при котором человек не занимается своей физической подготовкой, не дает достаточную механическую нагрузку на паравертебральные мышцы, в результате чего они подвергаются дистрофии и не справляются со своими задачами по диффузному питанию хрящевых тканей;
- избыточная масса тела, при которой не только увеличивается компрессионная нагрузка на позвоночник, но и ухудшается капиллярное кровоснабжение окружающих его тканей;
- неправильно составленный рацион питания, в котором дефицит важнейших минералов и витаминов;
- тяжелый физический труд или сидячая работа;
- заболевания эндокринной системы, например, диабетическая ангиопатия;
- неправильная постановка стопы при ходьбе, за счет чего неправильно распределяется амортизационная нагрузка по позвоночному столбу;
- курение и употребление спиртных напитков, что провоцирует нарушение процессов микроциркуляции крови и лимфатической жидкости в мягких тканях, окружающих позвоночный столб.
Устранение неблагоприятных факторов – это важная часть проведения комплексного лечения. Если они продолжат свое негативное воздействие, то эффект от проводимого лечения может оказаться временным.
Симптомы защемления поясничного нерва
Киническая картина развивается очень быстро. В момент защемления поясничного нерва возникает острая, пронизывающая бол. Она может распространяться по ходу пораженного нервного волокна, отдавать в область паха, ногу, крестец, на переднюю брюшную стенку.
Другие симптомы защемления поясничного нерва включают в себя:
- чрезмерное натяжение мышц в области поражения (с компенсаторной целью);
- нарушение подвижности и ощущение скованности движений;
- изменение осанки и перекос позвоночного столба в сторону поражения;
- онемение отдельных участков тела, за иннервацию которых отвечает поврежденный корешковый нерв поясничного отдела позвоночника;
- парестезии, ощущение ползающих мурашек;
- изменение окраски кожных покровов (гиперемия в очаге воспалительной реакции, бледность на тех участках, за иннервацию которых отвечает поврежденное нервное волокно);
- снижение интенсивности проявления сухожильных рефлексов;
- хромота или изменение походки.
Если появились подобные симптомы защемления поясничного нерва, то необходимо как можно быстрее записаться на прием к неврологу или вертебрологу. Если было оказано травмирующее воздействие на поясничную область спины, то сначала потребуется консультация травматолога. Этот врач исключит в первую очередь перелом и трещину с помощью рентгенографического снимка. Невролог может порекомендовать проведение МРТ обследования. Оно покажет текущее состояние хрящевых тканей, связок, сухожилий, мышц и корешковых нервов.
Что делать при воспалении поясничного нерва на фоне защемления
Первое, что делать при защемлении поясничного нерва – отказываться от любых физических нагрузок и обеспечивать себе полный покой. Лучше всего лежать на ровной твердой поверхности на спине. До постановки точного диагноза. Поэтому, если боль не проходит в течение получаса, то нужно вызвать бригаду скорой медицинской помощи.
Если травмы исключены, но развивается воспаление поясничного нерва, то нужно как можно быстрее устранять причину компрессии. Для этого рекомендуется обратиться в клинику мануальной терапии. Там работают опытные доктора. Они смогут оказать всю необходимую медицинскую помощь.
Лечение ущемления поясничного нерва
Прежде чем лечить защемление поясничного нерва, необходимо полностью устранить возникшую компрессию. Если она спровоцирована дегенеративным дистрофическим процессом в межпозвоночных дисках (остеохондрозом и его последствиями), то применяется мануальное вытяжение. Эта процедура проводится мануальным терапевтом. Она позволяет быстро и совершенно безопасно устранить давление с корешкового нерва и восстановить нормальную высоту поврежденного межпозвоночного диска. Боль быстро проходит и возвращается привычная подвижность.
Однако на этом лечение поясничного нерва завершенным считать нельзя. Требуется проведение полноценного курса восстановления нормального состояния межпозвоночных дисков. В основе лечение ущемления поясничного нерва лежит принцип нормализации диффузного питания хрящевых тканей фиброзного кольца и пульпозного ядра. Для этого могут использоваться следующие методы воздействия:
- остеопатия для восстановления микроциркуляции крови и лимфатической жидкости, что будет способствовать усилению трофики мягких тканей и устранению инфильтративной отечности;
- массаж для улучшения эластичности всех тканей, нормализации мышечного тонуса;
- кинезиотерапия и лечебная гимнастика для усиления диффузного обмена, улучшения работоспособности мышечного каркаса спины и поясницы;
- физиопроцедуры, рефлексотерапия и многое другое.
Курс лечения защемления поясничного нерва всегда разрабатывается опытным доктором индивидуально для каждого пациента. Поэтому, если вас беспокоят боли в пояснице, то рекомендуем вам подыскать клинику мануальной терапии по месту жительства и обратиться туда для получения консультации специалиста.
Лечение позвоночника в клинике доктора Трубникова: https://freemove.ru